Parodontologie
Parodontologie
Die Parodontologie als Teilgebiet der Zahnheilkunde beschäftigt sich mit dem gesunden und kranken Parodontium ("Zahnhalteapparat", "Zahnbett"), also den anatomischen Strukturen, die den Zahn umgeben, stützen und halten. Dazu gehören als marginales Parodontium das Zahnfleisch (freie marginale und angeheftete Gingiva), Desmodont (Bindegewebe im Parodontalspalt mit Hemi-Desmosomen, Sharpey-Fasern, Wurzelzement) und knöchernes Zahnfach (Alveolarknochen).
Ein gesundes Parodontium gilt als Voraussetzung für jede andere zahnmedizinische Behandlung, insbesondere für Zahnersatz und Implantate. Viele Aspekte der P. lassen sich auch auf Implantate übertragen, man spricht hier von Periimplantologie.
Parodontalerkrankungen
Die Prävalenz wird auf 75 % geschätzt, chronische oder akute Formen lassen sich u.a. nach dem Schweregrad (superfiziell, profund, aggressiv), dem Erkrankungsalter (juvenil, adult), der Ausbreitung (lokalisiert, generalisiert) oder der Ursache einteilen. Die verschiedenen entzündlichen Formen ("Parodontitis", umgangssprachlich auch "Parodontose", bei Implantaten "Peri-Implantitis") sind praktisch stets bakteriell (mit-) bedingt, daneben sind erbliche Faktoren (z.B. Immunsystem), anatomische Situation (Bänderansätze, Fehlstellung), funktionelle Überlastung (Bruxismus), Verhaltensaspekte (z.B. Mundpflege, Ernährung, Rauchen), Medikamente (Antiepileptika, Antihypertensiva, Chemotherapie), Hormonhaushalt (Menstruation, Schwangerschaft, Hormonsubstitution) und Systemerkrankungen (Stoffwechsel-, Immun-, Tumorerkrankungen) mitverantwortlich. Eine gegenseitige fördernde Wirkung von Parodontitiden und Diabetes gilt als erwiesen.
Eine Parodontitis ist oft Folge einer Gingivitis, zu der dann (durch Ansammlungen von Zahnstein, Plaque, Bakterien, Giftstoffen und Entzündungsmediatoren) Abbauprozesse des Parodontiums in Form von Ablösung (Bildung vertiefter Zahnfleischtaschen) und Rückgang des Zahnfleischs (Rezessionen) mit Knochenverlust um die Zahnwurzel herum (Knochentaschen, vertikaler Knochenabbau) oder sogar Absenkung des gesamten Kieferknochenniveaus (horizontaler Knochenverlust) kommen. Sichtbare und spürbare, oft jedoch kaum schmerzhafte Folgen sind freiliegende ("längere") Zahnhälse, gelockerte, kippende oder wandernde Zähne, bis hin zum vollständigen Zahnverlust.
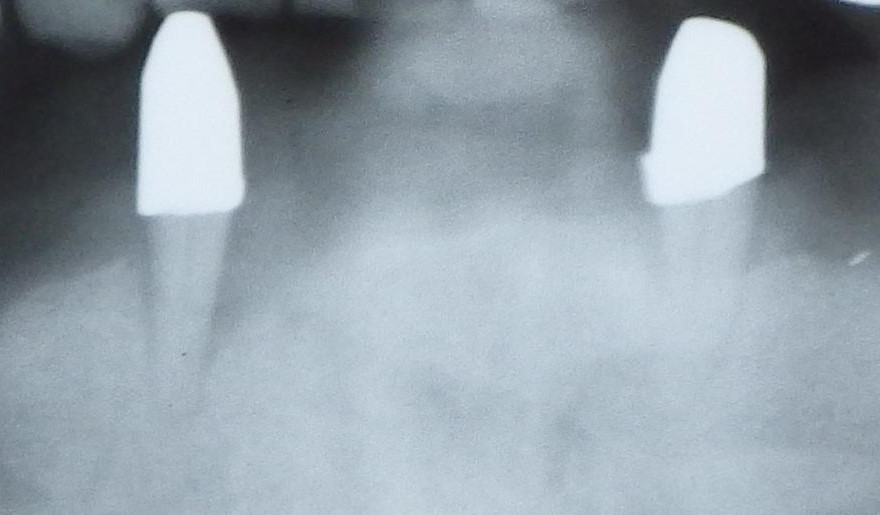 Knochentaschen durch Parodontitis
Knochentaschen durch Parodontitis
Eine unbehandelte Parodontalerkrankung kann jahrelang bis jahrzehntelang schwach progredient sein, sich aber auch jederzeit schubweise verschlimmern. Sie führt in der Regel zum verfrühten Verlust einiger, vieler oder aller Zähne.
Pulpa und Parodontium
Bei einer apikalen, endodontisch verursachten Läsion kann von "apikaler Parodontitis" gesprochen werden. Da Pulpa und Parodontalspalt anatomisch miteinander kommunizieren, können Infektionen gegenseitig übertragen werden. So entstehen therapeutisch anspruchsvolle "Kombiläsionen".
Screening
Zur orientierenden Untersuchung und Feststellung der Notwendigkeit weitergehender Diagnostik werden Indizes verwendet, z.B. der Sondierungstiefe und anderer Parameter wie der Blutungsneigung (BOP), z.B. der PSI (Parodontal-Screening-Index).
Parodontalstatus
Vor Beginn einer Parodontalbehandlung wird ein Parodontalstatus erfasst, und manuell oder elektronisch dokumentiert. Er beinhaltet einerseits die präzise Messung der Zahnfleischtaschentiefen an 2 bis 6 definierten Messpunkten je Parodontium sowie weiterer Parameter (Furkationsbefall, Rezession, Lockerung, Wanderung, etc.). Außerdem erfolgt eine Röntgenaufnahme aller Zähne, meist als 10 bis 14 sich überlappenden Kleinröntgenaufnahmen ("Röntgenstatus") oder einer Panoramaübersichtsaufnahme (OPG).
Parodontalbehandlung
Erstes Ziel jeder Parodontaltherapie ist Verlangsamung oder Verhinderung weiteren Abbaus parodontaler Strukturen, ggf. der Aufbau verlorengegangener Anteile, dazu stets die Schaffung und Erhaltung (gut) pflegefähiger Verhältnisse.
Als Parodontal-Vorbehandlung werden sämtliche weichen (Plaque) und harten (Zahnstein) Beläge entfernt und die Patienten in die erforderlichen Pflegemaßnahmen (an Zähnen, Zahnfleisch, Zahnzwischenräumen, Zahnersatz) zur Vorbeugung neuer Belagansammlungen (Plaqueakkumulation) und Verhaltensmaßnahmen zur Ausschaltung von Risikofaktoren unterwiesen.
Die eigentliche Parodontalbehandlung beinhaltet die subgingivale Entfernung von Belägen, Entzündungsgewebe, Zahnstein und infiziertem Wurzelzement ("Kürettage" "Scaling"), sowie die Glättung ("Root planing") der unmittelbar ("geschlossen") oder nach vorheriger chirurgischer Freilegung ("Aufklappung", Lappenoperation, "offen") zugänglichen Wurzeloberflächenbereiche mit Hand- oder Ultraschall-Instrumenten ("Küretten", "Scaler"), um ein Wiederanwachsen ("Re-Attachment") von Gewebe an die Zahnoberfläche zu ermöglichen.
Mit parodontalchirurgischen Verfahren und Nahttechniken werden die Kontur des Parodontiums gestaltet und/oder pathologisch vertiefte Zahnfleisch- und Knochentaschen teilweise oder vollständig entfernt. Hinzu können die Desinfektion mit Laserlicht (ggf. auch der noch nicht evidenzbasierten photodynamischen Therapie), lokal wirksamen Lösungen oder Gelen (etwa mit Chlorhexidin), aber auch lokale oder systemische Antibiose (ggf. nach einer auch zur Verlaufskontrolle einsetzbaren Keimbestimmung, etwa mit DNA-Sonden) treten.
Mit eigenen oder fremden Gewebebestandteilen (Transplantat) und/oder Ersatzmaterialien (etwa für Kochen) lassen sich verloren gegangene anatomische Strukturen wiederaufbauen ("Augmentation"). Mittels Membranen oder Blutbestandteilen (etwa Wachstumsfaktoren) kann die Neubildung körpereigener Parodontalgewebe unterstützt und gelenkt werden (gesteuerte Geweberegeneration/GTR, etwa als Knochenregeneration/GBR).
Erhaltungstherapie
Die UPT ("Unterstützende Parodontaltherapie", auch "parodontale Erhaltungstherapie", "PET") begleitet den therapierten Patienten im Recall möglichst lebenslänglich (etwa mit regelmäßigem Screening-Index und PZR) um den erreichten stabilen Zustand zu kontrollieren, zu erhalten und Rezidive frühzeitig erkennen und behandeln zu können.
Want to give it a try ...
... or need professional advice?
Get in touch with us or click Contact.
Word of the day
| English | German |
|---|---|
| cuspid band | Eckzahnband |
Focus text of the month
Wax build-up technique Wax build-up technique The various anatomical structures (such as cusp tips and slopes as well as marginal ridges) are usually built up one after another by adding small portions of wax (often using differently coloured waxes for didactic purposes). The firm, special waxes first have to be melted at room temperature. This can be carried out by warming small portions on differently shaped working tips of hand instruments in an open flame (such as a gas burner) or using electrically heated instruments which provide for more accurate temperature control and avoid contamination (e.g. electric wax-knife, induction heaters, wax dipping units). The wax is applied drop-by-drop to ensure that the warmer molten wax added last fuses seamlessly with the firm, cooler material. After hardening, the wax pattern can be reduced by sculpting, milling guidance surfaces or drilling to add retainers. Modern procedures include flexible, occlusal preforms for adding contours to soft wax. In addition, wax preforms, such as for occlusal surfaces or bridge pontics, are available in various shapes and sizes. Recently, irreversible, light-curing materials have been introduced for use instead of reversible thermoplastic waxes.
To ensure that the wax pattern can be released without being damaged, model surfaces, opposing dentition and preparations must be hardened/sealed with special lacquer (applied by spraying, brushing or dipping). These waxes are mostly relatively rigid/elastic after cooling.
When employing the lost wax technique, prefabricated wax sprues, bars and reservoirs are attached to the patterns. Once the pattern has been released and its sprues waxed onto the crucible former, it is invested in a casting ring with refractory investment material. The wax can then be burnt out residue-free and casting completed. Unlike standard wax build-up techniques, a diagnostic wax-up is not intended for fabricating an indirect restoration, but rather for simulating the appearance and/or external contouring for producing orientation templates. |

 Wax preforms
Wax preforms Attaching wax sprues to a removable framework supported on double crowns using a hand instrument
Attaching wax sprues to a removable framework supported on double crowns using a hand instrument